Coraz więcej osób, w tym także lekarzy i dietetyków, zaczyna dostrzegać zależność pomiędzy tym co jemy, a powstawaniem przewlekłych dolegliwości i przedwczesnym starzeniem się. Może to być skutek błędów żywieniowych, ale często przyczyna tkwi w nieprawidłowych reakcjach naszego organizmu na pozornie niewinne pokarmy.
Tekst: dr Justyna Jakimiuk
Choć Trzeci Świat nadal boryka się z problemami niedożywienia, w krajach wysokorozwiniętych problem braku żywności został zastąpiony przez jej nadmiar. Naszym grzechem jest bezmyślność w wybieraniu tego, co mamy zamiar zjeść. Dopiero w obliczu dolegliwości zaczynamy szukać ich przyczyn i często kierujemy podejrzenia na jedzenie. Błędy żywieniowe można łatwo wyeliminować, ale inne nieprawidłowości stanowią zagadkę trudną do rozwiązania. Problem niepożądanych reakcji na pokarmy jest złożony, a ich podział i klasyfikacja ulegają ostatnio modyfikacjom, co wprowadza dodatkowy zamęt.
Dlaczego jest źle?
Zarówno pośród laików, jak i w środowiskach medycznych, pojęcia alergii, nietolerancji i nadwrażliwości na pokarmy są używane zamiennie, bez rozróżniania mechanizmów reakcji. Powoduje to jeszcze większe zamieszanie, potęguje niepewność i brak zrozumienia problemu.
Lekarze i dietetycy często używają jedynie określeń „alergia” i „nietolerancja”, zalecając dietę eliminacyjną lub wykonanie badań w kierunku ich wykrycia. O skierowaniu na konkretne testy najczęściej nie ma co marzyć. Stajemy więc przed trudnym zadaniem wyboru odpowiedniej diagnostyki i często wydajemy pieniądze na niepotrzebne badania.
Problemem jest także to, że tradycyjne diety eliminacyjne są czasochłonne i cały ciężar oceny i kontroli spada na pacjenta. Prowadzenie tygodniami „Dzienniczków bieżącego notowania”, poszerzonych o zapisy dotyczące występowania dolegliwości i ich nasilenia, jest uciążliwe i zniechęcające. Produkty żywieniowe do diet eliminacyjnych są dobierane na podstawie ogólnie przyjętych standardów i wytycznych, co bardzo często nie przynosi ewidentnej poprawy. Wynika to z faktu, że wszelkie wytyczne dotyczące żywienia przy przewlekłych dolegliwościach typu migreny, IBS (zespół jelita drażliwego), IBD (zapalne choroby jelit), choroby autoagresywne, opierają się na wystandaryzowanych wzorcach, pomijających indywidualizm każdego chorego. Nie ma jednej diety dobrej dla wszystkich, w tym również dla cierpiących na podobne dolegliwości. Uciążliwość stosowania i brak efektów tzw. „diet zgadywanych” prowadzi do tego, że szybko z nich rezygnujemy.
Warto więc zapoznać się z różnymi typami reakcji na pokarm, ich objawami i metodami wykrywania. Z tą wiedzą łatwiej będzie nam szukać metod diagnostycznych, które pozwoliłyby ocenić ich najszerszą grupę. Przedstawione poniżej informacje powinny rozszerzyć i usystematyzować wiedzę na temat różnych niepożądanych reakcji na pokarmy.

Alergie pokarmowe IgE-zależne
To klasyczne alergie typu wczesnego. Do ich diagnozowania użyteczne są testy in vivo (test prowokacji doustnej, testy płatkowe, naskórne itd.) oraz in vitro (oznaczenie poziomu IgE specyficznych). Istotne jest to, że chociaż istnieją doniesienia o 170 pokarmach, które wywołały reakcję alergiczną, to jedynie 8 pokarmów odpowiada za 95% tych reakcji. Są to: soja, nabiał, orzechy w tym również orzeszki ziemne, ryby, owoce morza, pszenica i jaja. Diagnozowanie alergii pokarmowych IgE-zależnych, które według ostatnich doniesień dotyka 4-6% populacji, należy do stosunkowo łatwych, gdyż reakcja występuje bardzo szybko, czasami natychmiast, po zjedzeniu nawet niewielkiej ilości szkodliwego antygenu pokarmowego (czasami wystarczy kontakt z błoną śluzową jamy ustnej), a objawy są zazwyczaj spójne. Ważne jest, aby pamiętać, że alergie tego typu mogą wywoływać wstrząs anafilaktyczny i zagrażać naszemu życiu. Objawy alergii pokarmowej są powodowane wyrzutem histaminy i innych mediatorów z komórek tucznych (tkankowe komórki układu odpornościowego). Mechanizm ten jest uruchamiany przez przeciwciała IgE specyficzne dla danego antygenu pokarmowego.
Celiakia
Choroba zaliczana jest do niekorzystnych reakcji na pokarm, wywołanych odpowiedzią immunologiczną IgE-niezależną. Nie jest to reakcja alergiczna na gluten ani, jak powszechnie się myśli, na pszenicę, ale indukowana czynnikami genetycznymi i glutenem reakcja immunologiczna z wytworzeniem przeciwciał przeciwko komórkom własnego organizmu. Celiakia nie musi się ujawnić w sposób typowy w wieku wczesnodziecięcym. U wielu osób różnorodne objawy wskazujące na tę chorobę mogą pojawić się dopiero w czwartej i piątej dekadzie życia. Należą do nich nie tylko dolegliwości ze strony przewodu pokarmowego, ale również różnorodne objawy skórne, niedobory żelaza, niedokrwistość, przewlekłe zmęczenie, bóle kości i stawów, osteoporoza, depresja i wiele innych.
W przypadku podejrzenia niezdiagnozowanej wcześniej celiakii najlepiej wykonać testy genetyczne na obecność specyficznych genów celiakii. Ostatnie badania wskazują, że u ponad 40% nosicieli tych genów celiakia ujawni się prędzej czy później, a prawdopodobnie u wszystkich czyni potajemne spustoszenia w organizmie.
Nadwrażliwości pokarmowe
Są to niekorzystne reakcje na pokarmy nie prowokujące wytwarzania przeciwciał klasy IgE. Ich mechanizm polega na pobudzaniu przez pokarmy komórek układu odpornościowego do uwalniania mediatorów stanów zapalnych. Prowadzi to do powstawania ognisk zapalnych w różnych narządach i tkankach, powodując przewlekłe schorzenia i dyskomfort. Wykrywanie pokarmów, na które jesteśmy nadwrażliwi jest bardzo utrudnione. Reakcja jest zależna od dawki pokarmu, najczęściej opóźniona, a objawy często bywają niespójne. Ponieważ objawy mogą wystąpić do kilku dni po spożyciu, trudno jest powiązać je z konkretnym pokarmem.
Na rynku jest obecnie dostępne kilka testów in vitro, które mogą być pomocne w diagnozowaniu tego typu reakcji. Należą do nich testy określające specyficzne IgG, które obejmują jedynie reakcje wywołujące wzrost stężenia przeciwciał klasy IgG (ImuPS, US Bio Tek, York Food Detective oraz Food Print). Inną grupą są metody diagnostyczne bazujące na badaniu odpowiedzi komórkowej, niezależnie od tego, czy doprowadza ona do wytwarzania przeciwciał. Do metod tych należą między innymi: test uwalniania histaminy, test pobudzania limfocytów, ocena cytotoksyczności oraz Test Uwalniania Mediatorów (MRT) – Program LEAP.
Te trzy typy reakcji można przedstawić na przykładzie glutenu:
1. Alergia na pszenicę – reakcja IgE zależna, podwyższony poziom przeciwciał klasy IgE specyficznych dla pszenicy, wczesna, bez czynnika genetycznego i bez cech autoagresji. Brak reakcji po spożyciu innych zbóż zawierających gluten. Konieczne wycofanie z diety pszenicy.
2. Celiakia – konieczny czynnik genetyczny, reakcja na każde zboża glutenowe (pszenica, żyto, jęczmień) i nawet śladowe ilości glutenu, brak przeciwciał klasy IgE przeciwko glutenowi, obecne przeciwciała innych klas IgA lub IgG przeciwko własnym komórkom, tkankom, enzymom. Choroba przewlekła, wyniszczająca. Wykryta we wczesnym stadium nie daje nieodwracalnych uszkodzeń, ale wymaga restrykcyjnego unikania glutenu przez całe życie.
3. Nadwrażliwość na gluten – reakcja typu opóźnionego i zależna od dawki. Dotyczy glutenu w każdej postaci i z każdego źródła. Stopień nadwrażliwości może być różny – od niewielkich dolegliwości pojawiających się po zjedzeniu dużej ilości glutenu, po ciężkie objawy występujące po niewielkich ilościach zbóż glutenowych. Nadwrażliwość może się zmniejszyć, więc nie zawsze konieczne jest wycofanie glutenu na stałe.
Niepożądane reakcje na pokarmy o podłożu nieimmunologicznym
Do tej grupy należą:
- Reakcje o podłożu metabolicznym (np. niedobory enzymów – nietolerancja laktozy wywołana niedoborem enzymu laktazy, zaburzenia w metabolizowaniu tłuszczów lub węglowodanów)
- Reakcje o podłożu farmakologicznym (np. działanie kofeiny czy nikotyny)
- Reakcje toksyczne (np. toksyna ryby fugu)
- Inne/ idiopatyczne/ niezdefiniowane (np. reakcje na siarczyny)
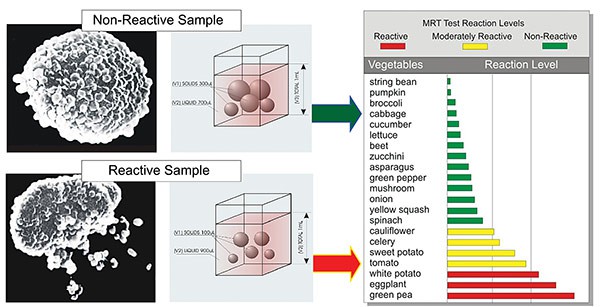
Tę grupę reakcji można w dużej mierze diagnozować poprzez wykonanie testu cytotoksyczności lub testu MRT (Program LEAP), które opierają się na ocenie zmiany objętości leukocytów pod wpływem kontaktu z pokarmem lub dodatkiem do żywności (barwniki, konserwanty, polepszacze smaku) i obejmują swoim zakresem zarówno immunologiczne reakcje komórkowe, jak i reakcje toksyczne. W teście cytotoksyczności zmianę kształtu i objętości leukocytów ocenia się mikroskopowo, zaś test MRT (Program LEAP) oparty jest na pomiarze automatycznym w analizatorach hematologicznych lub na cytometrach przepływowych. Z tego względu wyniki testów MRT nie są obarczone błędem subiektywnej oceny ludzkiego oka.
Szukając dla siebie najlepszej metody wykrycia niekorzystnie działających pokarmów, musimy brać pod uwagę:
- Możliwość zrezygnowania z dodatkowych testów i zastosowanie tradycyjnej diety eliminacyjnej, co jest zależne od rodzaju i nasilenia dolegliwości, naszego nastawienia i wytrzymałości;
- Jaki typ lub typy reakcji u siebie podejrzewamy;
- O jakich typach reakcji dostaniemy informację, wykonując konkretne badanie;
- Nasze możliwości finansowe.
Ku przestrodze
Mając zdiagnozowany jeden typ niepożądanych reakcji, nie możemy czuć się bezpieczni i chronieni przed innymi. To, że mamy alergię na truskawki, nie wyklucza tego, że gdzieś w ukryciu rozwija się celiakia, a inne pokarmy wywołują w naszym organizmie stany zapalne. Musimy pamiętać, że różne pokarmy mogą wywoływać niepożądane reakcje, uruchamiając odmienne mechanizmy. v
 Justyna Jakimiuk
Justyna Jakimiuk
– lek. med., epidemiolog, absolwentka Uniwersytetu Medycznego w Hawanie i AM we Wrocławiu. Dietetyk w Centrum Dermatologii Estetycznej „Derma-Puls” we Wrocławiu.
Test MRT
MRT (ang. Mediator Release Test – Test Uwalniania Mediatorów) to badanie krwi obejmujące 150 substancji (120 pokarmów i 30 substancji chemicznych w pokarmach, jak solanina znajdująca się w roślinach psiankowatych [np. ziemniaki, pomidory, papryka chili i bakłażan], barwniki spożywcze, tyramina, aspartam).
Test określa zakres tolerancji pokarmowej w zależności od nabytej reakcji odpornościowej pacjenta, w której kluczową rolę odgrywają limfocyty T. Test MRT mierzy reakcję in vitro standaryzowanych mian poszczególnych substancji na krążące leukocyty, które stanowią ostatnią linię obrony za systemem odpornościowym śluzówki przewodu pokarmowego.
LEAP
LEAP to skrót angielskiego zwrotu Lifestyle, Eating and Performance, używanego do opisania programu dietoterapii chorób, początkowo opracowanego dla pacjentów z biegunkową postacią IBS. LEAP jest protokołem prowadzonym przez lekarza lub dietetyka, który skupia się na pacjencie i jego objawach. Oznacza pełny program leczenia choroby uwzględniający:
- ocenę zdolności i gotowości pacjenta do stosowania się do protokołów wykluczeń w diecie (przez ocenę ankiety dotyczącej wywiadu chorobowego i objawów);
- badanie krwi MRT dla 150 pokarmów i substancji chemicznych. Wyniki i podstawowy protokół diety są wysyłane do certyfikowanego terapeuty LEAP, lekarza oraz pacjenta;
- prowadzenie protokołów stylu życia i indywidualnej diety pacjenta ubogiej w antygeny lub hipoalergicznej, stosownie do wywiadu chorobowego i wyników testu MRT. Pacjent otrzymuje wyniki testu, zalecenia dotyczące protokołów wykluczeń z diety i 70-stronicowy folder zawierający wskazówki dotyczące diety;
- ocenę odpowiedzi terapeutycznej przy pomocy ankiety objawów, która zawiera pytania o kwestie takie, jak samopoczucie emocjonalne/psychiczne, skóra, płuca, trawienie itp., ankiety subiektywnej oceny wyników oraz dalsze monitorowanie pacjenta przez lekarza lub dietetyka, w zależności od potrzeb.

GDZIE ZROBIĆ TEST MRT?
W Laboratorium ISO-LAB w Warszawie
lub u Certyfikowanych Konsultantów
Programu LEAP w całej Polsce.
Na stronie www.leap.pl można zapoznać się z listą wszystkich Konsultantów, a także znaleźć dokładniejsze informacje dotyczące testu MRT i Programu LEAP oraz odpowiedzi na najczęściej zadawane pytania.



















